- 海外医疗服务平台,出国就医领导品牌

克唑替尼|crizotinib
咨询问价:400-1033-120
 扫一扫微信咨询
扫一扫微信咨询
注:本网站任何关于药品使用的建议仅供参考,不能替代医嘱
- 同类推荐
克唑替尼治疗后的耐药机制,ALK继发性耐药突变,驱动基因转换
时间:2018-08-02 作者:福生国际医疗
肺癌是全球发病率和致死率最高的疾病之一。2014年世界卫生组织发布《World Cancer Report 2014》。该报告显示,肺癌以每年180万的新发病例和160万的死亡病例,高居所有癌症发病率和死亡率之首。报告同时指出,在我国,随着空气污染等问题的日趋严重,每年肺癌新发病例为67.6万,死亡病例56.5万,均居世界各国肺癌发病率和死亡率的第一位。非小细胞肺癌(non-small cell lung cancer, NSCLC)是肺癌最为常见的组织学类型,约占总体的80%-85%[1-3]。近些年,随着分子生物学和转化医学的快速发展,人们对NSCLC的认识已经从组织水平深入到分子水平,越来越多的肿瘤驱动基因被陆续鉴定出来。而针对这些驱动基因的靶向药物已经取代传统的化疗,成为带有这些驱动基因的晚期NSCLC的标准治疗方案。在NSCLC中最具有代表性的靶向药物是表皮生长因子受体(epidermal growth factor receptor, EGFR)和间变性淋巴瘤激酶(anaplastic lymphoma kinase, ALK)酪氨酸激酶抑制剂(tyrosine kinase inhibitors, TKIs)。相关的III期临床试验也证实了这些TKIs可以使带有EGFR突变和(或)ALK融合基因的NSCLC患者得到明显的缓解和生存获益[4-6]。不幸的是,目前几乎所有的TKIs在初始治疗后的9个月-12个月都会出现耐药问题[7,8]。耐药现象已经成为TKIs临床应用最普遍也是最大的障碍,同时也是提高晚期NSCLC患者生存时间最亟待解决的问题。有关EGFR-TKIs的耐药机制及其应对策略已经有很多文章进行阐述[9-12],而对于ALK TKIs治疗后出现耐药问题的机制和相应的治疗策略还未曾有过详细的综述。因此,本文针对一代ALK TKI(克唑替尼)治疗ALK融合基因阳性的NSCLC患者(ALK+ NSCLC)后,引起耐药问题的机制和有关后续治疗策略做一综述。
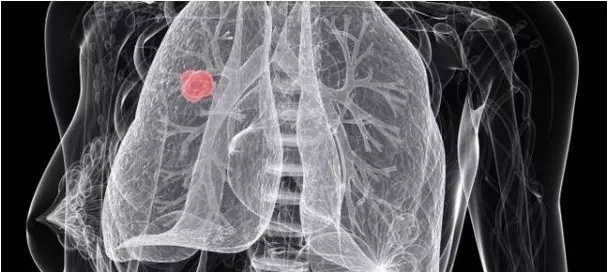
1 克唑替尼治疗后的耐药机制
克唑替尼是一种口服型小分子ATP竞争性的ALK抑制剂,它可以抑制c-Met激酶,破坏c-Met的信号转导通路,进而抑制ALK融合基因,达到抑制肿瘤细胞生长的效果[13,14]。ALK融合基因发生于3%-7%的NSCLC患者[15,16],临床上常见于不吸烟的年轻腺癌患者,通常与EGFR或KRAS突变的发生互相排斥[17]。克唑替尼的出现显著改善了该类亚型NSCLC患者的预后,其治疗客观缓解率(objective response rate, ORR)达60%,无进展生存期(progression free survival, PFS)达8个月-10个月,总生存期(overall survival, OS)显著延长[18-20]。尽管ALK+ NSCLC患者的获益明显,但这部分患者往往在1年-2年内出现对克唑替尼耐药,且中枢神经系统的复发进展较为常见[21]。已经发现的耐药机制主要有以下几种。
1.1 ALK继发性耐药突变
ALK+ NSCLC患者出现继发性耐药问题,约37%归因于ALK继发性耐药突变。这其中又可以分为ALK激酶区突变(28%)和ALK基因拷贝数扩增(9%)。ALK激酶区突变是最早明确的耐药机制[22,23]。体外和基于患者标本的研究揭示ALK+ NSCLC继发耐药的患者存在数种ALK激酶区突变,包括:L1196M、L1152R、G1202R、G1269A、1151Tins、S1206Y、C1156Y、F1174C和D1203N。数量上微占优势的是L1196M,它是一种类似于T790M的看家基因[24,25]。在首例公开报道的克唑替尼耐药的病例的同一个肿瘤标本中即发现了L1196M和C1156Y的突变。Doebele等[22]对14例经克唑替尼治疗后出现继发性耐药的ALK+ NSCLC患者的标本进行荧光原位杂交(f luorescence in situ hybridization, FISH)检测,结果发现三分之一的患者出现了ALK激酶区的二次突变,主要为L1196M、G1269A和C1156Y。与之相似,Katayama等[23]对18例克唑替尼获得性耐药的ALK+ NSCLC患者进行了FISH和免疫组织化学法(immunohistochemistry, IHC)检测,发现约四分之一的患者出现了ALK激酶区的二次突变,并且在体外实验中证实了这些突变导致了ALK+肿瘤细胞对克唑替尼的耐药。ALK融合基因拷贝数扩增首次是在ALK+细胞系出现对克唑替尼耐药时发现的,随后在对克唑替尼耐药的ALK+ NSCLC患者标本中也发现了拷贝数增加。在Katayama等[23]的试验中,FISH检测18例继发性耐药的患者的标本也发现了1例患者ALK融合基因拷贝数扩增。同样,相应的体外实验也证实了ALK融合基因拷贝数扩增可以导致ALK+肿瘤细胞对克唑替尼的耐药。值得一提的是,当ALK融合基因激酶区突变或拷贝数扩增时,ALK信号通路往往会被保留,并在肿瘤的生存和耐药过程中发挥一定的作用。因此,更加有效的第二代ALK抑制剂也许能够克服这些机制引起的继发性耐药问题。该类型的耐药也被称为ALK占优势的耐药。
1.2 驱动基因转换
ALK+肿瘤细胞主要通过ALK及其下游信号通路来控制肿瘤细胞的生长和迁移。当使用克唑替尼阻断该信号通路时,肿瘤细胞会通过另外一些机制(如转换驱动基因)来激活其他信号通路,取代肿瘤细胞对ALK及其下游信号的依赖,导致克唑替尼不能有效地抑制肿瘤细胞的生长。该类型的耐药又被称为ALK不占优势的耐药。这些转换驱动基因中最为常见的是EGFR突变或磷酸化、KRAS突变和c-KIT扩增。Doebele等[22]和Katayama等[23]的研究均发现,在未接受和已经接受克唑替尼治疗的ALK+NSCLC患者的标本中均发现激活的EGFR或KRAS的突变。Katayama等[23]对18例克唑替尼耐药的标本进行IHC检测,发现有17例标本出现EGFR磷酸化,提示存在不同程度的EGFR通路激活。在细胞系的研究中发现,抑制EGFR磷酸化可以恢复耐药细胞株对克唑替尼的敏感性。另外,上述研究中,18例标本经FISH检测发现了2例高水平的c-KIT扩增,IHC检测也证实了这一结果。同时通过IHC检测还发现在这些c-KIT扩增的耐药标本的间质细胞中,c-KIT的配体干细胞因子(stem cell factor, SCF)也存在高表达现象。体外实验证实了c-KIT扩增介导的克唑替尼耐药现象需要高表达的SCF的参与,而克唑替尼联合伊马替尼则可以有效抑制这种机制导致的耐药现象。
1.3 肿瘤异质性
NSCLC是基因和细胞异质性最大的肿瘤之一。尽管最近几十年分子生物学技术的发展,让我们对NSCLC的认识从组织病理的水平深入到分子和遗传甚至单细胞水平,但是,对于肿瘤异质性及其导致有关的耐药问题,我们仍然缺乏更深入的了解[8]。事实上,我们已经在多种耐药肿瘤中观察到肿瘤异质性的存在。比如,对同一个ALK+ NSCLC患者的耐药肿瘤标本进行检测,分别鉴定出了两种不同的激酶区突变,而一些被鉴定的肿瘤细胞不存在这些突变。另一个患者的耐药标本则同时检测出了基因拷贝数扩增和突变[26,27]。但是目前并不知道这些变异是否都存在于相同的细胞内。2014年美国临床肿瘤学会(American Society of Clinical Oncology, ASCO)会议上报道了一个关于多发肺结节的NSCLC患者驱动基因的分布情况。研究纳入35例双肺多发肺结节的NSCLC患者,分别检测其驱动基因分布情况,结果发现不同结节的突变驱动基因的不一致率达到68.6%。这些结果都表明:对于NSCLC患者而言,在不同时间和不同空间其肿瘤细胞可能存在不同的驱动基因突变。那么,一块很小的活检组织的分子检测结果能否代表整个肿瘤组织?有限的检测能否显示所有的细胞耐药的类型?肿瘤细胞异质性的存在让耐药问题更加错综复杂,要彻底解决耐药问题,首先需要更多地了解肿瘤异质性的起源等问题。

1 克唑替尼治疗后的耐药机制
克唑替尼是一种口服型小分子ATP竞争性的ALK抑制剂,它可以抑制c-Met激酶,破坏c-Met的信号转导通路,进而抑制ALK融合基因,达到抑制肿瘤细胞生长的效果[13,14]。ALK融合基因发生于3%-7%的NSCLC患者[15,16],临床上常见于不吸烟的年轻腺癌患者,通常与EGFR或KRAS突变的发生互相排斥[17]。克唑替尼的出现显著改善了该类亚型NSCLC患者的预后,其治疗客观缓解率(objective response rate, ORR)达60%,无进展生存期(progression free survival, PFS)达8个月-10个月,总生存期(overall survival, OS)显著延长[18-20]。尽管ALK+ NSCLC患者的获益明显,但这部分患者往往在1年-2年内出现对克唑替尼耐药,且中枢神经系统的复发进展较为常见[21]。已经发现的耐药机制主要有以下几种。
1.1 ALK继发性耐药突变
ALK+ NSCLC患者出现继发性耐药问题,约37%归因于ALK继发性耐药突变。这其中又可以分为ALK激酶区突变(28%)和ALK基因拷贝数扩增(9%)。ALK激酶区突变是最早明确的耐药机制[22,23]。体外和基于患者标本的研究揭示ALK+ NSCLC继发耐药的患者存在数种ALK激酶区突变,包括:L1196M、L1152R、G1202R、G1269A、1151Tins、S1206Y、C1156Y、F1174C和D1203N。数量上微占优势的是L1196M,它是一种类似于T790M的看家基因[24,25]。在首例公开报道的克唑替尼耐药的病例的同一个肿瘤标本中即发现了L1196M和C1156Y的突变。Doebele等[22]对14例经克唑替尼治疗后出现继发性耐药的ALK+ NSCLC患者的标本进行荧光原位杂交(f luorescence in situ hybridization, FISH)检测,结果发现三分之一的患者出现了ALK激酶区的二次突变,主要为L1196M、G1269A和C1156Y。与之相似,Katayama等[23]对18例克唑替尼获得性耐药的ALK+ NSCLC患者进行了FISH和免疫组织化学法(immunohistochemistry, IHC)检测,发现约四分之一的患者出现了ALK激酶区的二次突变,并且在体外实验中证实了这些突变导致了ALK+肿瘤细胞对克唑替尼的耐药。ALK融合基因拷贝数扩增首次是在ALK+细胞系出现对克唑替尼耐药时发现的,随后在对克唑替尼耐药的ALK+ NSCLC患者标本中也发现了拷贝数增加。在Katayama等[23]的试验中,FISH检测18例继发性耐药的患者的标本也发现了1例患者ALK融合基因拷贝数扩增。同样,相应的体外实验也证实了ALK融合基因拷贝数扩增可以导致ALK+肿瘤细胞对克唑替尼的耐药。值得一提的是,当ALK融合基因激酶区突变或拷贝数扩增时,ALK信号通路往往会被保留,并在肿瘤的生存和耐药过程中发挥一定的作用。因此,更加有效的第二代ALK抑制剂也许能够克服这些机制引起的继发性耐药问题。该类型的耐药也被称为ALK占优势的耐药。
1.2 驱动基因转换
ALK+肿瘤细胞主要通过ALK及其下游信号通路来控制肿瘤细胞的生长和迁移。当使用克唑替尼阻断该信号通路时,肿瘤细胞会通过另外一些机制(如转换驱动基因)来激活其他信号通路,取代肿瘤细胞对ALK及其下游信号的依赖,导致克唑替尼不能有效地抑制肿瘤细胞的生长。该类型的耐药又被称为ALK不占优势的耐药。这些转换驱动基因中最为常见的是EGFR突变或磷酸化、KRAS突变和c-KIT扩增。Doebele等[22]和Katayama等[23]的研究均发现,在未接受和已经接受克唑替尼治疗的ALK+NSCLC患者的标本中均发现激活的EGFR或KRAS的突变。Katayama等[23]对18例克唑替尼耐药的标本进行IHC检测,发现有17例标本出现EGFR磷酸化,提示存在不同程度的EGFR通路激活。在细胞系的研究中发现,抑制EGFR磷酸化可以恢复耐药细胞株对克唑替尼的敏感性。另外,上述研究中,18例标本经FISH检测发现了2例高水平的c-KIT扩增,IHC检测也证实了这一结果。同时通过IHC检测还发现在这些c-KIT扩增的耐药标本的间质细胞中,c-KIT的配体干细胞因子(stem cell factor, SCF)也存在高表达现象。体外实验证实了c-KIT扩增介导的克唑替尼耐药现象需要高表达的SCF的参与,而克唑替尼联合伊马替尼则可以有效抑制这种机制导致的耐药现象。
1.3 肿瘤异质性
NSCLC是基因和细胞异质性最大的肿瘤之一。尽管最近几十年分子生物学技术的发展,让我们对NSCLC的认识从组织病理的水平深入到分子和遗传甚至单细胞水平,但是,对于肿瘤异质性及其导致有关的耐药问题,我们仍然缺乏更深入的了解[8]。事实上,我们已经在多种耐药肿瘤中观察到肿瘤异质性的存在。比如,对同一个ALK+ NSCLC患者的耐药肿瘤标本进行检测,分别鉴定出了两种不同的激酶区突变,而一些被鉴定的肿瘤细胞不存在这些突变。另一个患者的耐药标本则同时检测出了基因拷贝数扩增和突变[26,27]。但是目前并不知道这些变异是否都存在于相同的细胞内。2014年美国临床肿瘤学会(American Society of Clinical Oncology, ASCO)会议上报道了一个关于多发肺结节的NSCLC患者驱动基因的分布情况。研究纳入35例双肺多发肺结节的NSCLC患者,分别检测其驱动基因分布情况,结果发现不同结节的突变驱动基因的不一致率达到68.6%。这些结果都表明:对于NSCLC患者而言,在不同时间和不同空间其肿瘤细胞可能存在不同的驱动基因突变。那么,一块很小的活检组织的分子检测结果能否代表整个肿瘤组织?有限的检测能否显示所有的细胞耐药的类型?肿瘤细胞异质性的存在让耐药问题更加错综复杂,要彻底解决耐药问题,首先需要更多地了解肿瘤异质性的起源等问题。
文章转载自:福生国际医疗
上一篇:克唑替尼耐药后的治疗策略
相关阅读
-

克唑替尼能为自己争取多久的无病情进展的生存期...
2018-12-25 -

部分患者在克唑替尼用药5年之后依然没有耐药...
2018-12-25 -
克唑替尼作为我们ALK肺癌患者的精准治疗要明显好与化疗...
2018-12-25 -
色瑞替尼很有可能会取代克唑替尼成为新的ALK肺癌抑制剂药物...
2018-12-25 -

克唑替尼耐药进展后可选择化疗...
2018-12-25 -

肺癌ALK突变患者如何获取孟加拉克唑替尼仿制药呢?...
2018-12-25 -

肺癌靶向药克唑替尼(crizotinib)是肺癌第二代靶向药...
2018-12-25 -

ALK突变肺癌患者克唑替尼疗效好还是布吉他滨这款新型ALK抑制剂好呢?...
2018-12-25 -

约0.3%~1.3%的患者同时存在EGFR突变与ALK融合...
2018-12-25 -

克唑替尼治疗后有耐药突变的患者可用色瑞替尼吗?...
2018-12-25
更多 >>药品问答
-

克唑替尼耐药后的治疗策略...
2018-07-15 -

ALK靶向药克唑替尼总生存期超过5年...
2018-07-15 -
赛可瑞ALK阳性晚期非小细胞肺癌患者的一线治疗...
2018-06-26 -
克唑替尼耐药后的治疗选择!...
2018-07-15 -

赛可瑞(克唑替尼)印度版价格多少钱?...
2018-07-15 -
克唑替尼和色瑞替尼治疗肺癌效果说明...
2018-06-26 -

印度克唑替尼治疗晚期ALK阳性非小细胞肺癌效果如何...
2018-07-15 -

克唑替尼批准用于晚期肺癌的扩大...
2018-06-26 -
克唑替尼成为目前唯一同时获得ALK和ROS-1靶点药物...
2018-06-26 -
肺癌药物克唑替尼显示肿瘤缩小的显着结果...
2018-06-26
 400-1033-120
400-1033-120






 海外药房
海外药房


 拨打电话
拨打电话
福生国际医疗海外购药热线
400-1033-120
福生国际医疗提醒各位朋友:选择海外医疗或是海外代购时,一定要选择有资质的中介机构,了解该机构的营业范围、业务范围等,以免上当受骗,人财两空!
电 话:0411-39560650
地 址:大连市沙河口区星海广场星海旺座2306室
电 话:400-1033-120
地 址:沈阳市沈河区北站路61号财富中心A座17层
电 话:0411-39560650
地 址:大连市沙河口区星海广场星海旺座2306室
沈阳分公司:
电 话:400-1033-120
地 址:沈阳市沈河区北站路61号财富中心A座17层
联系电话(微信同步):
15042475387
由本文所表达的任何关于疾病的建议都不应该被视为医生的建议或替代品,请咨询您的治疗医生了解更多细节。本站信息仅供参考,福生国际医疗不承担任何责任。